随着人口老龄化及电子设备普及,眼底病、青光眼等致盲性眼病的发病率逐年上升。在眼科诊室,医生经常会建议患者进行OCT检查。面对这项检查,不少患者心存疑虑:"我刚查过视力,也测了眼压,为什么还要做这个?"
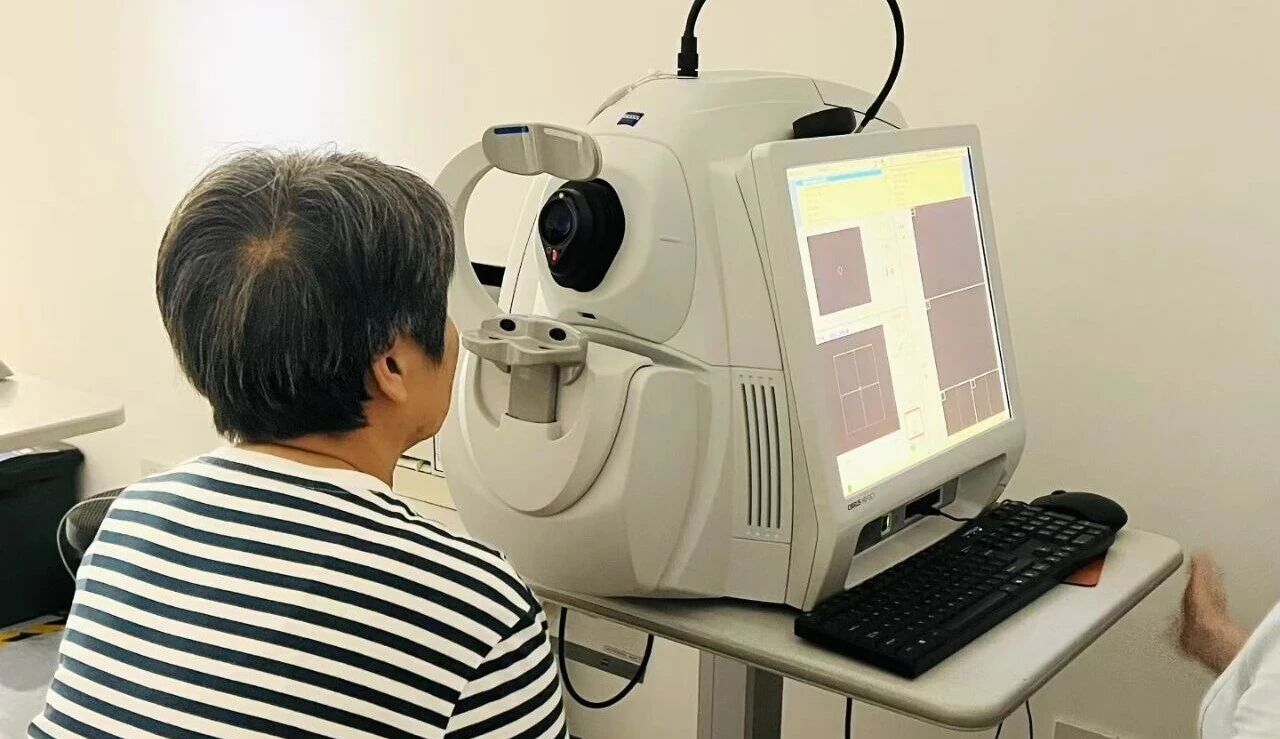
光学相干断层扫描(Optical Coherence Tomography,OCT)是近30年来眼科影像学领域最重要的发明之一,被誉为眼科界的"光学活检",是眼科医生的"第三只眼"。它能够无创、快速、高分辨率地获取眼组织的断层图像,让医生在不切取组织的情况下,看到眼睛内部的"微观世界"[1]。
一、OCT是什么?从技术原理说起
工作原理:眼科的"超声",但用的是光
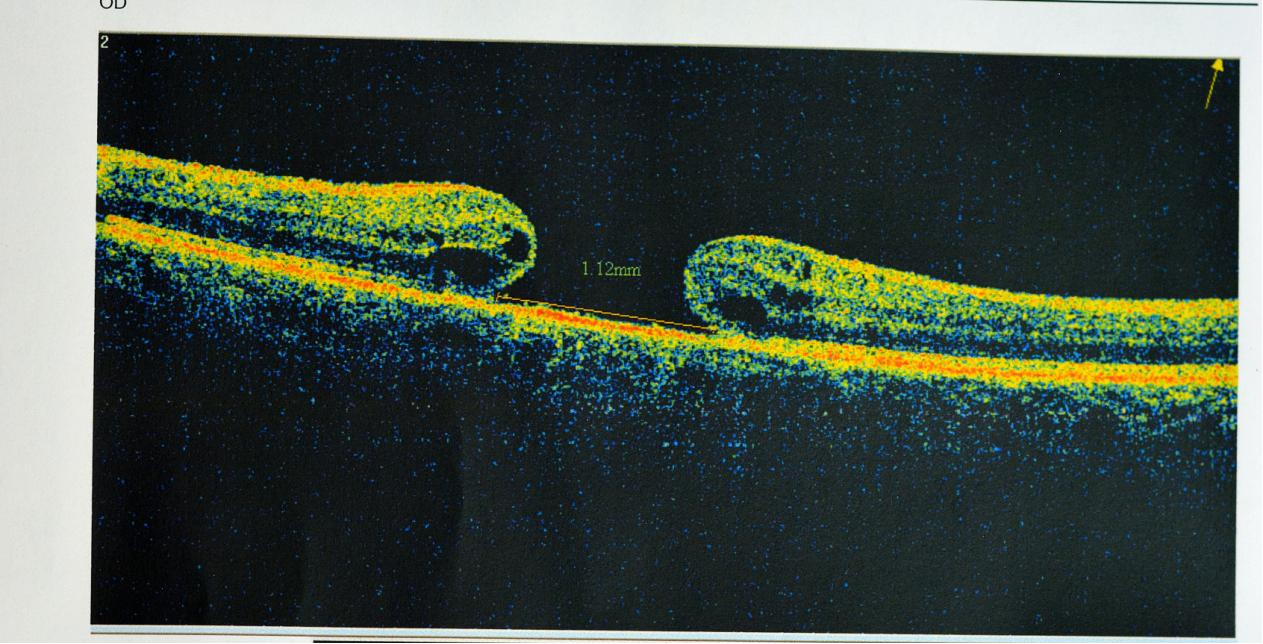
OCT的工作原理类似于超声波,但使用近红外光代替声波。它通过测量光线在不同组织层反射回来的时间延迟,构建出眼组织的二维或三维断层图像[2]。
通俗来说,如果把眼睛比作一个多层结构的"千层蛋糕",传统的眼底镜只能看到蛋糕的表面,而OCT则像一把精密的"光学刀",能够将蛋糕切开,让你清晰看到每一层的厚度、层次是否完整、层与层之间是否有异常积液或新生血管。
技术演进:从时域到频域,再到OCTA
时域OCT:第一代技术,扫描速度较慢,图像分辨率相对较低。
频域OCT/谱域OCT:目前临床主流技术,扫描速度提高近百倍,图像分辨率可达3-5微米,能够清晰显示视网膜的十层结构[3]。
OCTA(血管成像):在OCT基础上的升级技术,无需注射造影剂即可分层显示视网膜和脉络膜的血管形态,实现了"无创血管造影"[4]。
二、OCT到底能查什么?五大核心临床应用
1.黄斑疾病:精准诊断的"金标准"
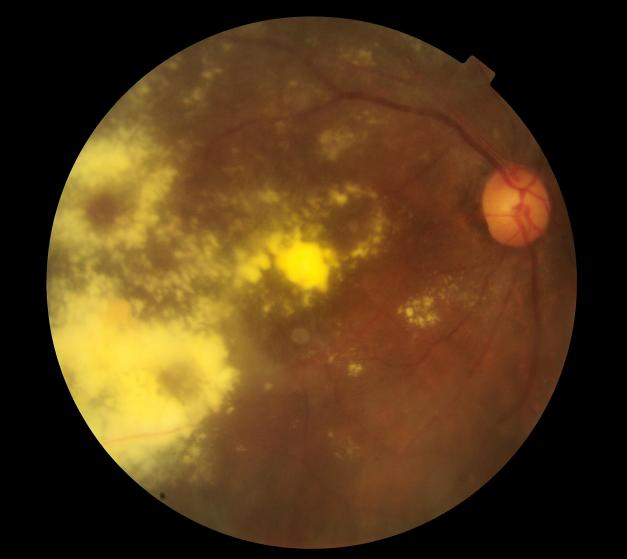
黄斑是视网膜负责中心视力的核心区域,其厚度仅为几百微米,却由十个精密排列的细胞层组成。OCT能够:
黄斑水肿:清晰显示视网膜内的囊腔样积液,量化水肿厚度,评估严重程度。
黄斑裂孔:明确裂孔的大小、深度及分期(板层裂孔或全层裂孔),直接决定是否需要手术及手术方式选择[5]。
黄斑前膜:显示视网膜表面的纤维增殖膜,评估其对视网膜的牵拉程度。
中心性浆液性脉络膜视网膜病变(中浆):精准定位视网膜下液体的积聚位置和范围。
2.青光眼:早期诊断的"侦察兵"

青光眼的主要病理改变是视网膜神经节细胞的进行性死亡,导致视网膜神经纤维层变薄。OCT能够:
量化RNFL厚度:客观测量视盘周围视网膜神经纤维层的厚度,这是青光眼早期诊断和进展评估的核心指标[6]。
分析神经节细胞复合体:评估黄斑区神经节细胞的丢失情况,比RNFL更早反映青光眼性损伤。
视盘三维成像:清晰显示视杯、视盘的形态变化,量化杯盘比。
3.糖尿病视网膜病变:病情监测的"风向标"
糖尿病视网膜病变是工作年龄人群首位致盲眼病。OCT主要评估:
糖尿病性黄斑水肿:这是糖尿病患者视力下降的主要原因。OCT可以精确测量黄斑厚度,指导抗VEGF治疗的启动时机和疗效评估。
视网膜结构损伤:评估缺血缺氧导致的视网膜各层结构的完整性。
4.高度近视眼底病变:预警视网膜"裂孔"与"脱离"
高度近视患者眼轴过度拉长,视网膜被被动牵拉变薄,容易发生:
视网膜劈裂/裂孔:OCT可以清晰显示视网膜是否被拉薄、劈裂或出现全层裂孔。
黄斑劈裂/黄斑裂孔:高度近视特有的黄斑区并发症,OCT是确诊该类疾病的核心依据之一。
后巩膜葡萄肿:评估眼后极部的膨出程度。
5.玻璃体视网膜界面疾病
OCT能够清晰显示玻璃体与视网膜之间的交界面,诊断玻璃体黄斑牵拉综合征、玻璃体视网膜界面异常等疾病[5]。
三、OCT检查的优势与局限性
优势:
无创无辐射:无需接触眼球,无需注射造影剂,对任何年龄段患者均安全。
高分辨率:能分辨3-5微米的组织层次,相当于头发丝直径的1/20。
可量化:提供客观的数值数据,便于前后对比和疗效评估。
快速便捷:单次检查仅需几分钟。
局限性:
屈光介质混浊影响:严重的白内障、玻璃体积血会阻挡光线穿透,影响图像质量。
伪影识别:部分患者配合度不佳(眼球运动)会产生图像伪影,需要经验丰富的医生判读。但这并不影响OCT作为临床核心检查工具的地位,医生会根据图像质量判断是否需要重查或结合其他检查综合评估。
仅为形态学检查:OCT提供的是结构信息,功能状态的评估仍需结合其他检查如视力、视野、电生理等[8]。
四、常见疑问解答
Q:OCT检查有辐射吗?对孕妇安全吗?
A:OCT利用的是近红外光,完全无电离辐射,对孕妇及胎儿安全,可作为孕期眼科疾病的首选检查。
Q:OCT和OCTA有什么区别?
A:常规OCT看的是组织结构(哪里厚了、哪里薄了、哪里有积液);OCTA看的是血流信号(哪里有血管、哪里缺血、哪里长了新生血管)。两者相辅相成。
Q:为什么每次复查都要做OCT?
A:对于慢性眼病(如青光眼、糖尿病视网膜病变),OCT提供的客观数据是判断病情是否进展、治疗效果是否达标的核心依据。仅凭主观感觉无法发现细微的病情变化。

结语
OCT技术的问世,使眼科诊断从"宏观"走向"微观",从"主观描述"走向"客观量化"。当医生建议您进行OCT检查时,其目的是为了获得更精准的解剖学信息,以实现疾病的早期诊断、精准分型、科学治疗和有效随访。理解这项检查的意义,有助于您更好地配合医生的诊疗决策,共同守护您的视觉健康。
下一次,当医生建议您做OCT时,您会知道——这不是多余的检查,而是医生在用最精密的‘光学之眼’,为您守护那一方珍贵的“视界”。
参考文献
[1] Huang D, Swanson EA, Lin CP, et al. Optical coherence tomography. Science. 1991;254(5035):1178-1181.
[2] Drexler W, Fujimoto JG. State-of-the-art retinal optical coherence tomography. Progress in Retinal and Eye Research. 2008;27(1):45-88.
[3] de Boer JF, Leitgeb R, Wojtkowski M. Twenty-five years of optical coherence tomography: the paradigm shift in sensitivity and speed provided by Fourier domain OCT. Biomedical Optics Express. 2017;8(7):3248-3280.
[4] Spaide RF, Fujimoto JG, Waheed NK, et al. Optical coherence tomography angiography. Progress in Retinal and Eye Research. 2018;64:1-55.
[5] Duker JS, Kaiser PK, Binder S, et al. The International Vitreomacular Traction Study Group classification of vitreomacular adhesion, traction, and macular hole. Ophthalmology. 2013;120(12):2611-2619.
[6] Bussel II, Wollstein G, Schuman JS. OCT for glaucoma diagnosis, screening and detection of glaucoma progression. British Journal of Ophthalmology. 2014;98(Suppl 2):ii15-ii19.
[7] 中华医学会眼科学分会眼底病学组. 我国糖尿病视网膜病变临床诊疗指南(2022年). 中华眼科杂志. 2022;58(10):733-750.